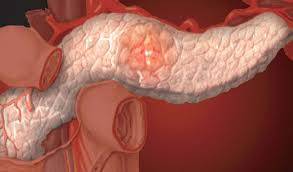
 Острый панкреатит характеризуется острой сильной болью, которая появляется в верхней части живота. В основном болезненные ощущения распространяются в правом или левом подреберье и получают опоясывающий характер. Болезненные ощущения от панкреатита невозможно снять ни анальгетиками, ни но-шпой. В основном боль сопровождают рвота, слабость, проблемы со стулом и головокружение. В крови зашкаливает уровень альфа-амилазы. При анализе УЗИ становится заметно, что поджелудочная железа изменила форму, возможно и обнаружение кист.
Острый панкреатит характеризуется острой сильной болью, которая появляется в верхней части живота. В основном болезненные ощущения распространяются в правом или левом подреберье и получают опоясывающий характер. Болезненные ощущения от панкреатита невозможно снять ни анальгетиками, ни но-шпой. В основном боль сопровождают рвота, слабость, проблемы со стулом и головокружение. В крови зашкаливает уровень альфа-амилазы. При анализе УЗИ становится заметно, что поджелудочная железа изменила форму, возможно и обнаружение кист.
Если панкреатит хронический, то в основном он проявляется болями, которые возникают в подложечной области. Часто боль начинает отдавать в спину, а также правое и левое подреберье. При этом, когда она становится сильной, человек может облегчить страдания, если ляжет или сядет и слегка наклонится вперед.
Также свидетельством панкреатита являются подобные боли, которые возникают через 40-60 минут после приема пищи, особенно после жирной и острой еды. Боли могут даже докатиться до сердца и быть похожими на признаки стенокардии. Кроме этого на данное заболевание могут указывать такие симптомы, как: нарушение стула, частички непереваренной пищи в кале, рвота, метеоризм. Аппетит исчезает, обычно это приводит к сильному истощению.

 Апрель 7th, 2014
Апрель 7th, 2014  admin
admin